 ЗЂВЁЛњжЦ
ЗЂВЁЛњжЦ
ЗЂВЁЛњжЦЃКФПЧАгаЯрЕБЖрЕФжЄОнжЇГжЮЄИёФЩШтбПжзВЁЪЧвЛИіздЩэУтвпадМВВЁЃЌANCAПЩФмВЮгыСЫбЊЙмЕФМЄЛюКЭЫ№ЩЫЁЃШчWGгыПЙPR3ЕФздЩэПЙЬхгаЧПЕФЬивьЙиЯЕЃЌПЙЬхаЇМлгыСйДВМВВЁЛюЖЏадЯрЙиЃЌВЂПЩдЄЪОИДЗЂЁЃМВВЁЖдУтвпвжжЦМСжЮСЦЗДгІСМКУЁЃЕЋвВгаВЛжЇГжЕФвРОнЁЃОЁЙмдкДѓВПЗжWGВЁШЫбЊЧхжаПЩМьВтЕНПЙPR3ЕФЬивьПЙЬхЃЌЕЋШдгаЩйВПЗжВЁШЫANCAвѕадЁЃЦфДЮЃЌдкЪмРлзщжЏжаЃЌМШУЛгаЗЂЯжздЩэПЙЬхЃЌвВУЛгаздЩэЗДгІадTЯИАћЃЌУЛгаЗЂЯжПЙPR3ЕФУтвпИДКЯЮяЁЃвђДЫЃЌЬсЪОМДЪЙANCAдкWGЕФжТВЁжагавЛЖЈзїгУЃЌвВВЛЪЧзюЛљБОЕФзїгУЁЃ
1.ANCAжТВЁЛњжЦ
(1)ANCAгыЖраЮКЫСЃЯИАћ(PMN)жЎМфЕФЗДгІЃКPMNдкБЛANCAМЄЛюЧАашЦфЫћбзЧАвђзгЕФЦєЖЏ(primed)ЃЌдкЯИАћБэУцБэДяКмЖрАћНЌПЙдЃЌАќРЈPR3КЭMPOЃЌЪЙЯИАћЛёЕУгыздЩэПЙЬхЯрЛЅзїгУЕФАаПЙдЁЃвбЦєЖЏЕФPMNдкгыANCAЯрЛЅзїгУКѓЃЌЪЧШчКЮБЛМЄЛюЕФШдгаељТлЁЃKettritzШЯЮЊЯИАћБэУцБэДяЕФPR3КЭMPOжЎМфЕФНЛСЊЪЧМЄЛюЕФЛљДЁЃЌвђЮЊANCAЕФF(abЁЏ)2ЦЌЖЮФмМЄЛювбЦєЖЏЕФPMNЃЌЖјFabЦЌЖЮдђВЛФмЁЃЦфЫћзїепЮДФмжЄЪЕЩЯЪіЗЂЯжЃЌЕЋЗЂЯжЭЈЙ§ПЙЬхгыFcЪмЬхЯрЛЅзїгУвВПЩМЄЛюPMNЃЌFcІУRЂђaКЭFcІУЂѓRbОљВЮгыСЫетИіЙ§ГЬЁЃСэЭтЃЌеыЖдІТ2ећКЯЫиЃЌЬиБ№ЪЧCD18ЕФЗтБеПЙЬхФмвжжЦANCAгеЕМЕФPMNМЄЛюЁЃ
МЄЛюЕФPMNПЩВњЩњЖОадбѕЛљЃЌЭбПХСЃЪЭЗХШмУИЬхУИЁЃСэЭтЃЌЫќУЧвВПЩЗжУкбзжЂНщжЪШчTNFІСЃЌIL-1ЃЌIL-8КЭLTB4ЁЃМЄЛюЕФPMN№ЄИНЗжзгБэДядіМгЃЌетЪЙPMNвзгкНсКЯВЂДЉЭИФкЦЄЯИАћВуЁЃWGВЁШЫЩіЛюМьБъБОЯдЪОЩіаЁЧђГіЯжМЄЛюЕФPMNЃЌЧвМЄЛюЕФPMNЪ§ФПгыЩіЙІФмЫ№КІЕФГЬЖШЯрЙиЁЃДЫЭтЃЌМЄЛюЕФPMNвВГіЯжгкбЊвКбЛЗжаЃЌМЄЛюЕФГЬЖШгыМВВЁЕФЛюЖЏадЯрЙиЁЃ
(2)ANCAгыЕЅКЫЯИАћжЎМфЕФЯрЛЅзїгУЃКANCAФмМЄЛюЕЅКЫЯИАћЃЌЪЙЦфЖОадбѕЛљЃЌIL-8КЭMIP-1ВњЩњдіМгЁЃМЄЛюЧАВЛашвЊЦєЖЏЃЌЕЋЦєЖЏФмЬсИпANCAНщЕМЕФЖОадбѕЛљЕФВњЩњЁЃ
(3)ANCAгыФкЦЄЯИАћжЎМфЕФЙиЯЕЃКФкЦЄЯИАћЪЧЗёБэДяANCAЕФАаПЙд(ЬиБ№ЪЧPR3)ШдгаељТлЁЃФкЦЄЯИАћдкбзЧАвђзгЕФДЬМЄЯТЃЌPR3БэДядіМгЃЌВЂДгАћжЪзЊЮЛЕНЯИАћФЄЩЯЃЌЪЙPR3ФмгыANCAЯрЛЅзїгУЁЃPR3-ANCAФмгеЕМФкЦЄЯИАћ№ЄИНЗжзгЕФЩЯЕїКЭIL-1ЁЂзщжЏвђзгЕФБэДяЁЃФкЦЄЯИАћгыPR3-ANCAЗѕг§ЪБЃЌФкЦЄЯИАћКЯГЩЧАСаЛЗЫиЁЂPAFЁЂIL-8діМгЃЌЕААзЩјТЉдіМгЃЌФкЦЄЯИАћЕђЭіЁЂЭбТфКЭШмНтЁЃ
(4)злЩЯЫљЪіЃЌВЮгыANCAЯрЙибЊЙмбзЕФЛњжЦШчЯТЃК
ЂйгЩгкОжВПИаШОЖјЪЭЗХЕФЯИАћвђзгв§Ц№ФкЦЄЯИАћ№ЄИНЗжзгЕФЩЯЕїЃЌВЂЦєЖЏжаадСЃЯИАћКЭ(Лђ)ЕЅКЫЯИАћЁЃ
ЂкбЛЗжавбЦєЖЏЕФжаадСЃЯИАћКЭ(Лђ)ЕЅКЫЯИАћдкЦфЯИАћБэУцБэДяANCAПЙдЁЃ
ЂлвбЦєЖЏЕФжаадСЃЯИАћКЭ(Лђ)ЕЅКЫЯИАћ№ЄИНгкФкЦЄЯИАћЃЌЫцКѓБЛANCAМЄЛюЁЃМЄЛюЕФжаадСЃЯИАћКЭ(Лђ)ЕЅКЫЯИАћЪЭЗХЖОадбѕЛљКЭШмУИЬхУИЃЌЫќУЧЕМжТФкЦЄЯИАћЫ№ЩЫЃЌзюжеЕНЛЕЫРадбзжЂЁЃ
ЂмANCAМЄЛюЕФжаадСЃЯИАћКЭ(Лђ)ЕЅКЫЯИАћЭбПХСЃЪЭЗХЕААзУИ3КЭЫшЙ§бѕЛЏЮяУИЃЌPR3КЭMPOЪЙФкЦЄЯИАћМЄЛюЁЂЫ№ЩЫЩѕжСЕђЭіЁЃЦфДЮЃЌвбНсКЯПЙЬхЕФPR3КЭMPOзїЮЊжжжВПЙдЃЌдкдЮЛаЮГЩУтвпИДКЯЮяЃЌШЛКѓдйЮќв§ЦфЫћжаадСЃЯИАћЁЃ
ЂнANCAМЄЛюЕФЕЅКЫЯИАћВњЩњMCP-1КЭIL-8ЃЌетаЉЧїЛЏЮяжЪЕФЪЭЗХПЩРЉДѓЕЅКЫЯИАћКЭжаадСЃЯИАћФММЏЕФГЬЖШЃЌПЩФмЕМжТШтбПжзаЮГЩЁЃ
2.ИаШО ИаШОвђЫивВПЩФмЕМжТWGЃК
(1)КмЖрWGВЁШЫЕФГѕЪМжЂзДгыИаШОадМВВЁЯрЫЦЃЌВЁШЫГЃГЃвђЮЊКєЮќЕРжЂзДОЭеяЁЃ
(2)дкWGВЁШЫжаНјааЕФжЇЦјЙмЗЮХнЙрЯДЯдЪОЃЌВЁШЫЭЈГЃБэЯжЮЊжаадСЃЯИАћЗЮХнбзЁЃ
(3)вбжЊгаМИжжИаШОгыФГаЉРраЭЕФбЊЙмбзЯрЙиЁЃдкШЫРрЃЌбЊЙмбзЕФЗЂЩњгывваЭИЮбзЁЂ
БћаЭИЮбзЁЂEpstein-BarrВЁЖОЁЂparvo-B19КЭHIVИаШОЯрЙиЁЃШЛЖјНігаВЛзу1%ЕФИаШОЛМепЗЂЩњбЊЙмбзЃЌЬсЪОЫожїЕФЬиеїОіЖЈСЫМВВЁЕФБэДяЁЃ
(4)SubraБЈИцСНР§ЛМбЧМБадаФФкФЄбзЕФВЁШЫЃЌC-ANCAОљбєадЁЃвЛЧ¨ШЫОПЙЩњЫижЮСЦНЕЕЭСЫC-ANCAЕФаЇМлЁЃСэвЛЧ¨ШЫОПЙЩњЫиКЭЭтПЦжЮСЦЪЙC-ANCAЯћЪЇЁЃЕЋФГаЉШЫШЯЮЊЃЌНЋГжајИаШОзїЮЊбЊЙмбзЕФДЬМЄМСЕФРэТлЪЧеОВЛзЁНХЕФЃК
ЂйжБЕННёЬьЃЌЦјЕРЛюМьБъБОЕФзщжЏВЁРэбЇбаОП(АќРЈЮЂЩњЮяЕФЬиЪтШОЩЋКЭЯИОњЁЂПЙЫсИЫОњЁЂецОњЁЂжЇдЬхКЭКєЮќЕРВЁЖОЕФХрбј)ЖМУЛгаФмЙЛжЄЪЕжТВЁЮЂЩњЮяЕФДцдкЁЃ
ЂкдквваЭИЮбзЁЂ
БћаЭИЮбзЯрЙибЊЙмбзЕФВЁШЫжаЃЌгІгУУтвпвжжЦжЮСЦКѓЃЌВЁЧщЫфгаЯджјИФЩЦЃЌЖјЫћУЧаЏДјЕФВЁЖОШДУїЯддіМгЁЃ
НќФъРДЃЌЗЂЯжЮЄИёФЩШтбПжзВЁгыСНжжЬиЪтЕФЮЂЩњЮяЯрЙиЃКЮЂаЁВЁЖО(parvovirus)B19КЭН№ЛЦЩЋЦЯЬбЧђОњЁЃStegemanЗЂЯжБЧЧЛН№ЛЦЩЋЦЯЬбЧђОњЕФГЄЦкДјОњгыМВВЁЕФИДЗЂЯрЙиЁЃН№ЛЦЩЋЦЯЬбЧђОњаЏДјепИДЗЂТЪЮЊЮоаЏДјепЕФ8БЖЁЃгІгУTMP/SMXКѓПЩНЕЕЭЛКНтЦкВЁШЫЩЯЦјЕРКЭБЧЧЛЕФИДЗЂЁЃЦЯЬбЧђОњВњЩњЕФГЌПЙд(SAg)ПЩФмЪЧWGЕФвЛИіживЊЕФДЅЗЂвђзгЃЌSAgМШПЩМЄЗЂздЩэЗДгІTЯИАћЃЌвВПЩМЄЛюздЩэЗДгІадBЯИАћЃЌВЮгыбЊЙмбзЕФВЁРэЩњРэЁЃFinkelдк1Р§WGВЁШЫжаЃЌЗЂЯжПЙ-B19ЃЌIgMЗДгІГжајНќ4ФъЃЌгІгУГВЪНPCRжЄЪЕЮЊВЁЖОбЊжЂЃЌОВТізЂЩфУтвпЧђЕААзЃЌВЁШЫжЂзДЯджјИФЩЦЁЃ
3.ШтбПжзаЮГЩЛњжЦ дкЦфЫћМВВЁжаЃЌШтбПжзЭЈГЃЪЧгЩжТУєЕФCD4 TЯИАћ(ПЩВњЩњThlЯИАћвђзг)НщЕМЕФЁЃдкWGжавВГіЯжЯрЫЦЕФбзжЂЃЌгавЛжжМйЫЕШЯЮЊЃЌзщжЏЫ№ЩЫКЭбЊЙмбзЪЧЗёгЩЛћБф(ВЛе§ГЃ)ЕФThlУтвпЗДгІНщЕМЕФЁЃгаМИЯюбаОПжЇГжетИіМйЫЕЃКдкWGКЭЯрЙиЕФбЊЙмбзжаЃЌЯИАћвђзгЕФВњЩњгаЖЈадЁЂЖЈСПЕФвьГЃЁЃдкWGВЁШЫжаЃЌбЊЧхIL-1ЁЂIL-2ЁЂIL-6КЭTNF-ІСЫЎЦНЩ§ИпЃЌбЛЗЕЅКЫЯИАћTNF-ІСЕФВњЩњдіМгЁЃгІгУЗДзЊТМОлКЯУИСЊЗДгІ(RT-PCR)ЁЂдЮЛдгНЛКЭУтвпзщЛЏММЪѕЗЂЯжВЁШЫЩіаЁЧђIL-1КЭTNF-ІСЕФВњЩњдіМгЁЃзюНќLudvikssonЭЈЙ§баОПЛюЖЏЦкWGВЁШЫЕФЭтжмбЊСмАЭЯИАћЃЌЗЂЯжгые§ГЃШЫЯрБШЃЌЛМепCD4 TЯИАћВњЩњЕФIFN-ІУЫЎЦНИп10ЁЋ20БЖЃЌTNF-ІСЕФВњЩњвВгаЯджјдіМгЁЃЯрЗДЃЌTh2ЯИАћвђзг(IL-4ЁЂIL-5ЛђIL-10)ЕФЫЎЦНЮоЯджјВювьЁЃ LudvikssonЛЙЙлВьЕНЮоТлЪЧЛюЖЏЦкЃЌЛЙЪЧЛКНтЦкЃЌВЁШЫЕЅКЫЯИАћIL-12ЕФВњЩњОљдіМгЃЌЖјIL-12ЮЊTЯИАћЯђTh1ЯИАћ(ПЩВњЩњIFN-ІУ)ЕФЛљБОгеЕММСЁЃ
злЩЯЃЌЕБWGВЁШЫБЉТЖгкЛЗОГДЬМЄ(ШчИаШО)КЭ(Лђ)здЬхПЙдгеЕМЕФЙ§ЖШОоЪЩЯИАћIL-12ЗДгІЃЌв§Ц№Th1ЯИАћвђзг(TNF-ІСЁЂIFN-ІУ)ВњЩњдіМгЃЌTNF-ІСЁЂIFN-ІУЃЌПЩЦєЖЏВЂЮЌГжШтбПжзадбЊЙмВЁБфЁЃДЫЙ§ГЬПЩБЛANCAгАЯьЃЌANCAПЩДйНјжаадСЃЯИАћЁЂФкЦЄЯИАћКЭЕЅКЫЯИАћЕФМЄЛюЁЃ
 СйДВБэЯж
СйДВБэЯж
СйДВБэЯжЃКБОВЁЦ№ВЁЛКТ§ЃЌШЋЩэжЂзДгажмЩэВЛЪЪЁЂЦЃЗІЮоСІЁЂбсЪГЁЂЯћЪнКЭЗЂШШЁЃЗЂШШГЃгыЩЯКєЮќЕРИаШОгаЙиЃЌгШЦфгыБЧХдёММЬЗЂадИаШОгаЙиЃЌвВПЩЗЂЩњдкЮоУїЯдЛюЖЏадИаШОЕФЛМепЃЌЖјвдБОВЁЕФвЛИідЗЂжЂзДГіЯжЁЃдМ2/3вдЩЯЕФЛМепвдБЧЁЂбЪЁЂПкЧЛжЂзДКЭЗЂШШЮЊЪзЗЂжЂзДЃЌвдЙиНкЭДЁЂПєФкжзЮяЁЂЦЄЗєЁЂЗЮЁЂЖњЪмРлжЂзДЗЂВЁНЯЩйЃЌХМЖћвдЩібзЮЊдчЦкБэЯжЖјЮоЦфЫћЯЕЭГЪмРлжЂзДЃЌИіБ№ЛМепвддвђВЛУїИпШШЮЊЪзЗЂжЂзДЁЃ2/3вдЩЯЛМепВЁБфдЗЂВПЮЛдкБЧбЪЁЂПкЧЛЁЃдЗЂгкЙиНкЁЂЦЄЗєЁЂЗЮМАблепЩйМћЁЃИљОнВЁРэЬиЕуЁЂЗЂВЁаЮЪНМАСйДВБэЯжЃЌБОВЁПЩЗжЮЊжмЩэаЭКЭОжЯоаЭ(ВЛЭъШЋаЭ)ЃЌКѓепгжЗжЮЊ3ИібЧаЭЁЃ
1.жмЩэаЭ
(1)КєЮќЯЕЭГЃКЖрЪ§ЛМепвдЭчЙЬадЩЯКєЮќЕРжЂзДЦ№ВЁЁЃЕфаЭСйДВБэЯжЪЧБЧЧЛЗжУкЮяГжајаддіЖрЛђГЄЦкгаХЇБЧЬщЃЌПЩЭЌЪБГіЯжБЧ№ЄФЄРЃбёМАБЧХдёМЬлЭДЁЃЕфаЭЦ№ВЁЗНЪНвдГжајадЩЯКєЮќЕРИаШОЛђИББЧёМбзЮЊЬиеїЃЌПЩГжајЪ§жмЕНЪ§дТЁЃвВПЩБэЯжЮЊбЯжиБЧШћЁЂБЧГібЊКЭБЧВПЬлЭДЁЃБЧ№ЄФЄЦЦЛЕКѓПЩГіЯж
ЛЕОвадБЧбзЁЃДЫЭтЛЙПЩЗЂЩњБЧЧЛ№ЄФЄУгРУЁЂЛЕЫРЃЌШэЙЧКЭЙЧжЪЦЦЛЕЃЌГЃв§Ц№
БЧжаИєДЉПзЛђгЩгкБЧЙЧМАШэЙЧЦЦЛЕЫњЯнЖјжТААБЧЁЃгааЉЛМепПЊЪМЮоЩЯКєЮќЕРжЂзДЃЌЖјБэЯжЮЊПШЫдЖрЬЕЁЂ
ПЉбЊЁЂЦјЖЬЁЂаиЭДМАаиВПВЛЪЪЕШЯТКєЮќЕРжЂзДЁЃИіБ№ЛМепБэЯжЮЊРпМфМЁЬлЭДЁЂбЯжиЯјДЃЌАщга
ЪШЫсСЃЯИАћдіЖржЂЁЂвЛЙ§адЗЮНўШѓЃЌЬ§еяЪБСНЗЮгаИЩЁЂЪЊадЊвєЃЌГЪгЮзпадЁЃ
(2)ЦЄЗєЃКдМАыЪ§ЛМепГіЯжЦЄЗєЫ№КІЃЌвВЪЧБОВЁЕФдчЦкБэЯжжЎвЛЁЃСйДВБэЯжВЛвЛЃЌПЩЮЊЙ§УєадбЊЙмбзв§Ц№ЕФзЯёАЁЂ№іАпЃЌвВПЩЮЊЧ№еюЁЂЫЎ№хЁЂШБбЊадРЃбёКЭЦЄЯТНсНкЁЃЦЄЯТНсНкЮЊЛЕЫРадШтбПжзадбЊЙмбзЕФЕфаЭЬиеїЁЃгаЪБЦЄЗєЫ№КІБэЯжЮЊ
ЩјГіадЖраЮадКьАпЁЂУЋЯИбЊЙмРЉеХМАГібЊЕуЁЃЩЯЪіВЁБфЖрЮЛгкбеУцЁЂЫФжЋЃЌгШвдЙиНкЩьВрЖрМћЁЃВЁГЬГЄепПЩгаЩЋЫиГСзХКЭёЃКлаЮГЩ(ЭМ1)ЁЃ
(3)УкФђЯЕЭГгаВЛЭЌГЬЖШЕФЩідрЫ№КІЃЌЪЧБОВЁжмЩэаЭЕФГЃМћБэЯжЁЃЫфШЛгааЉЛМепПЩЮоУїЯдЩіВЁжЂзДЃЌШЛЖјвЛЕЉГіЯжЩідрЫ№КІЃЌЧвЮДМАЪБИјгшЭзЕБжЮСЦЃЌЭЈГЃПЩКмПьЗЂеЙЮЊМБНјаЭЩіЙІФмЫЅНпЁЃСйДВМАФђвКМьВщОљЮоЩібзЬиеїЕФЛМепЃЌОЩіДЉДЬЛюМьЗЂЯжгаОждюадЩібзЕФзщжЏбЇИФБфЁЃЩідрЫ№КІБэЯжЮЊбЊФђЁЂЕААзФђЃЌгааЉЛМепБэЯжга
ЩіВЁзлКЯеїЕФЬиеїЃЌЭЌЪБАщгаДѓСПКьЯИАћЙмаЭЁЂЭИУїЙмаЭМАПХСЃЙмаЭЁЃМЬетаЉИФБфжЎКѓЃЌПЩГіЯжЩйФђЛђЮоФђЃЌЭЌЪБАщгаМЁєћЧхГ§ТЪМБОчЯТНЕМАЦфЫћЩіЙІФмВЛШЋЕФЪЕбщЪвИФБфЁЃ
(4)ЩёОЯЕЭГЃКдМ1/3ЕФЛМепПЩГіЯжЩёОЯЕЭГБэЯжЃЌЯЕбЊЙмбзЛђШтбПжзЫ№ЩЫЫљв§Ц№ЕФжЂзДЃЌШч
ЛшУдЁЂЦЋЬБЁЂ
жыЭјФЄЯТЧЛГібЊЁЂФдЩёО
ТщБдЁЂФдМЙ
ЫшФЄбзЁЂ
дЫЖЏЪЇЕїКЭФдИЩВЁБфЕШЁЃжмЮЇЩёОЪмРлЕФБэЯжгыЕфаЭНсНкадЖрЖЏТібзЯрЭЌЃЌвВЪЧЗЧЖдГЦадИДКЯадЕЅЩёОбзЃЌГіЯждЫЖЏКЭИаОѕеЯАЃЌетЪЧгЩгкЩёОбЊЙмгЊбјеЯАЫљжТЁЃ
(5)ЮхЙйЃКдМ2/3ЕФЛМепгаблВПжЂзДЃЌЦфСйДВЬиеїЮЊздЧсЖШНЧФЄбзЕНбЯжиЙЎФЄбзВЛЕШЁЃгааЉЛМепБэЯжЮЊШтбПжзадЙЎФЄЁЂЦЯЬбФЄбзЃЌДгЖјПЩв§Ц№ЙЎФЄШэЛЏЧЯПзЁЃвВПЩЗЂЩњМЬЗЂадблэњЯТДЙЃЌетЪЧгЩгкБЧХдёМбзжЂРЉЩЂЛђдЗЂадПєФкШтбПжзадбЊЙмбзЫљдьГЩЕФЁЃЛЙПЩГіЯжЪгЭјФЄЖЏТі
бЊЫЈаЮГЩЁЂБЧРсЙмзшШћЁЂНЧФЄРЃбёМАблВПОчЭДЁЃНЌвКаджаЖњбзвВЪєБОВЁЕФГЃМћБэЯжЃЌЭЈГЃЪЧМЬЗЂгкХЗЪЯЙмзшШћЃЌЕЋвВПЩЗЂЩњЖњНсЙЙШчЙФФЄШтбПжзадЦЦЛЕЁЃВПЗжЛМеп
ЖњСћПЩЮЊБОВЁЕФЪМЗЂжЂзДЁЃ
(6)ЦфЫћЃКВПЗжЛМепПЩгаЮИЁЂЪЎЖўжИГІРЃбёЃЌШтбПжзаЮГЩЃЌГіЯжВЛЖЈЮЛЕФ
ИЙЭДЁЂХЛбЊКЭбЊБуЁЃПЩгаИЮЁЂ
ЦЂжзДѓЃЌАщгаИЮЙІФмвьГЃЁЃ
дМ15%ЕФЛМепПЩГіЯжаФдрЪмРлЃЌБэЯжЮЊаФАќбзЁЂШЋаФбзКЭЙкзДЖЏТібзЃЌВЂПЩАщгааФСІЫЅНпЁЂаФМЁЙЃЫРКЭЭчЙЬад
аФТЩЪЇГЃЕШЁЃ
ЖрЪ§ЛМепПЩгаЙиНкЬлЭДЃЌПЩАщгаЙиНкЧЛЛ§вКЁЃЙиНкжЂзДЗДгГСЫВЁБфЕФЛюЖЏадЁЃЩйЪ§ЛМепЛЙПЩГіЯж
ШљЯйбзЁЂиКЭшбзКЭ
ЧАСаЯйбзЁЃ
2.ОжЯоаЭ
(1)ЂёаЭвдЩЯКєЮќЕРгыЗЮВПВЁБфЮЊжїЁЃвдбЪВПжзЭДЗЂВЁЃЌКѓбЪВППЩГіЯжЖрИіжзЮяЃЌБэЯж
ЭЬбЪРЇФбЁЂЬлЭДЃЌгаВЛЭЌГЬЖШЕФГібЊЁЃСНЗЮПЩЯШКѓГіЯжПщзДвѕгАЛђНсНкзДвѕгАЃЌБэЯжЮЊПШЫдЁЂЖрЬЕЁЂ
ПЉбЊКЭаиЭДЁЃДЫаЭЮоЩідрВЁЁЃ
(2)ЂђаЭвдБЧЁЂбЪЁЂПкЧЛЛђблВЁБфЮЊжїЁЃГЃвдЩЯКєЮќЕРжЂзДЁЂБЧёМбзЛђблВПВЁБфЮЊЪзЗЂжЂзДЁЃблВПВЁБфБэЯжЮЊПєФкжзЮяЁЂЭЛблКЭНЧФЄРЃбёЁЃСйДВКЭВЁРэОљвзЮѓеяЮЊЁАПєФкбзадМйСіЁБЁЃЙигкЮЄИёФЩШтбПжзблВПВЁБфгыПєФкбзадМйСіЕФМјБ№МћБэ1ЁЃблВПВЁБфЗжЮЊСНаЭЃКЂйСкНгаЭЃКЖргЩЩЯКєЮќЕРВЁБфТћбгжСПєФкаЮГЩШтбПжзЫљжТЃЌЭЛблНЯжиЃЌПЩгаЪгХдЫЎжзЁЂблЕзГібЊМАОВТіРЉеХЁЃЂкдюаЭЃКЫЋВрНЧФЄжмдЕНЯЕфаЭЕФЧБОђадРЃбёЃЌгЩЛЕЫРадбЊЙмбзЫљжТЕФНозДбЊЙмБеЫјЖјв§Ц№ЃЌГЃгаНЧФЄВЁБф(ШчЭМ2ЃЌ3ЃЌ4)ЁЃ
(3)ЂѓаЭЃКДЫаЭвджаЪрЩёОЯЕЭГЁЂЦЄЗєЫ№КІЛђЭјзДФкЦЄЯЕЭГдіЩњЮЊЪзЗЂжЂзДЃЌБэЯжЮЊ
ЛшУдЁЂФђЪЇНћЁЂЦЄеюЁЂИпШШЁЂИЮ
ЦЂжзДѓЁЂШЋЩэСмАЭНсжзДѓЃЌаФдржЂзДЛђЕЅДПадЩібзжЂзДЁЃ
 МјБ№еяЖЯ
МјБ№еяЖЯ
МјБ№еяЖЯЃКБиаызЂвтгыЦфЫћОпгаШтбПжзадбзжЂЁЂбЊЙмбзМВВЁЯрМјБ№ЁЃ
1.ЗЮГібЊ-ЩібззлКЯеї ВЁРэбЇМьВщЪОЬхФкДцдкПЙЩіаЁЧђЛљЕзФЄПЙЬхМАгЋЙтПЙЬхМьВщгаЯпзДХХСаЕФIgGЃЌетгыЮЄИёФЩШтбПжзВЛЭЌЁЃ
2.СмАЭСібљШтбПжз Г§ЮоЩЯКєЮќЕРЪмРлЭтЃЌЩагаЩіДЉДЬЛюМьЪОЩіаЁЧђСмАЭбљНўШѓЃЌетаЉЖМПЩгыБОВЁМјБ№ЁЃ
3.ЬиЗЂаджаЯпШтбПжз ЪЧвЛжжУцВПКЭЩЯКєЮќЕРОжВПЦЦЛЕМВВЁЃЌЭЈЙ§ЩідрДЉДЬЛюМьПЩгыБОВЁМјБ№ЁЃ
4.ЦфЫћЮЄИёФЩШтбПжз Ащга
ЪШЫсСЃЯИАћдіЖржЂЪБЃЌЛЙгІзЂвтгыв§Ц№ЪШЫсСЃЯИАћдіЖрЕФаэЖрдЗЂВЁЯрМјБ№ЃЌгШЦфгІгыЙ§УєадШтбПжзЯрМјБ№ЃЌКѓепвдЗЂШШЁЂЗЂзїадЯјДЁЂЪШЫсСЃЯИАћдіЖрЮЊЬиеїЃЌЦфзщжЏВЁРэИФБфжївЊЮЊЪШЫсСЃЯИАћНўШѓЃЌВЁдюжмЮЇРрЩЯЦЄЯИАћГЪЗХЩфзДХХСаЃЌЪмРлЕФбЊЙмЮЊжаЁЂаЁЖЏТіЃЌЮЂЖЏТіЃЌОВТігыУЋЯИбЊЙмЃЌЮоИББЧёМбзЕФСйДВБэЯжКЭXЯпЬиеїЁЃСэЭтЃЌЮЄИёФЩШтбПжзЕФЗЮВПжЂзДМАXЯпЬиеївВгыЙ§УєадШтбПжзгаЯджјВЛЭЌЁЃ
 жЮСЦ
жЮСЦ
жЮСЦЃКВЁБфдЗЂВПЮЛдкЩЯКєЮќЕРЪБЃЌРћгУXЯпОжВПееЩфПЩПижЦОжВПЫ№КІЁЃЬЧЦЄжЪМЄЫиПЩЛКНтжЂзДМАбгГЄЛМепЪйУќЃЌЦфМССПЁЂИјвЉЗНЪНКЭвЉЮяЦЗжжгыЕфаЭНсНкадЖрЖЏТібзЯрЭЌЁЃНќФъРДЃЌРћгУУтвпвжжЦМСжЮСЦБОВЁШЁЕУСЫНЯКУаЇЙћЃЌгШЦфЪЧЩіЙІФмЫЅНпЪБЃЌУПЬьСЊКЯгІгУСђпђрбпЪ200mgКЭЛЗцпЫи(ЛЗцпУЙЫиA) 0.5mg/dЃЌОнБЈЕРаЇЙћИќКУЁЃвВгаШЫгІгУ
МзбѕмарЄ(
ИДЗНаТХЕУї)жЮСЦАщгаЩЯКєЮќЕРбзжЂЕФWGШЁЕУСЫНЯКУЕФСЦаЇЁЃгУЩњЮяМюШчГЄДКаТМюгыЭщЛЏМСЛЗСзѕЃАЗСЊКЯЛЏСЦЃЌНЯЕЅгУЬЧЦЄжЪМЄЫиЛКНтжЂзДПьЃЌЖјЧвЭЃвЉКѓИДЗЂвВТ§ЁЃСэЭтЃЌдкВЁЧщЛюЖЏЦкСЊКЯгІгУЬЧЦЄжЪМЄЫигыЛЗСзѕЃАЗЃЌвВНЯЕЅгУЬЧЦЄжЪМЄЫиаЇЙћКУЕУЖрЁЃЛЙПЩгУЦфЫћПЙЗчЪЊвЉЮяШчАЂЫОЦЅСжЁЂ
БЃЬЉЫЩЁЂ
ПЙЗчЪЊСщЕШЃЌвдзїЮЊМЄЫиЛђЯИАћЖОРрвЉЮяЕФИЈжњжЮСЦЁЃБиаызЂвтдкЛЏСЦЙ§ГЬжаЫљдьГЩЕФМЬЗЂИаШОЁЃЕББЧХдёМгаМЬЗЂИаШОЪБЃЌгІМАЪБНјааЩЯђЅёМДЉДЬЃЌВЂИјгшгааЇЕФПЙЩњЫиПижЦИаШОЁЃ
1.ЮївНжЮСЦ
(1)ЦЄжЪРрЙЬДММЄЫиЃКГЃгУЦУФсЫЩ(ЧПЕФЫЩ)УПЬь1ЁЋ2mg/kgЃЌжЂзДЛКНтКѓИФЮЊИєШедчГПЖйЗўЗНЗЈЮЌГжЃЌЪЪгУгкОждюаЭWGВЁР§ЃЌШчКЯВЂЩібзЃЌЛђЕЅДПМЄЫижЮСЦВЛУєИаепЃЌИФгУЛђМггУУтвпвжжЦМСЁЃ
(2)УтвпвжжЦМСЃКЂйЛЗСзѕЃАЗЃКУПЬь1ЁЋ2mg/kgЃЛЂкСђпђрбпЪЃКУПЬь2mg/kgЃЛЂлСЊКЯгУвЉЃКЦУФсЫЩ ЛЗСзѕЃАЗ СђпђрбпЪСЊКЯађЙсгІгУЁЃ
УтвпвжжЦМСЕФжЮСЦзЂвтЕуЃКЂйЖЈЦкМьВщбЊЯѓЃЌШчАзЯИАћЃМ3ЁС109/LЃЌгІЭЃвЉЃЛЂкУтвпвжжЦМСашдкГіЯжЩіЙІФмЫЅНпЧАгІгУЃЌвЛЕЉГіЯжЩіЙІФмЫЅНпЃЌжЮСЦШдашНшжњбЊвКЭИЮігыЩівЦжВЃЛЂлУтвпвжжЦМСгааЇВЁР§ашЮЌГжжЮСЦ1ФъвдЩЯЗНПЩж№НЅЭЃвЉЁЃ
(3)
МзбѕмарЄЃКОнИіБ№зїепБЈЕР
МзбѕмарЄПЩЪЙWGВЁЧщГЄЦкЛКНтЃЌПЩФмЪЧгажњПижЦИаШОвђЫиЃЌЕЋгаШЫШЯЮЊЃЌПЩдкбЁдёЕФВЁР§жагІгУЖјВЛгІЦеБщЭЦМіЁЃ
2.жавНжЮСЦ
жЮдђЃКШШЖОзшТчЃЌвЫЧхШШНтЖОЃЌЛюбЊЛЏ№іЃЛЦјбЊащШѕЃЌбЊ№ізшТчЃЌвЫвцЦјбјбЊЃЌьюаАЭЈТчЃЛЦјжЭбЊ№іЃЌааЦјЛюбЊЭЈТчЃЛИЮЩівѕащЃЌИЮбєЩЯПКЃЌвЫзЬвѕЧБбєЃЌЛюбЊЛЏ№іЁЃ
ГЃгУЗНМСЃКЂйЫФУюгТАВЬРМгЮЖЃЛЂкВЮмЮЙ№жІЮхЮяЬРМгУСЃЛЂлбЊИЎж№№іЬРМгМѕЃЛЂмеђИЮЯЈЗчЬРМгМѕЁЃ
БцжЄеяжЮОбщЗНШчЯТЁЃЂйЛибєНЈжаЗНЃКжївЉгаИНзг(ЯШМх)ЃЌЕБЙщЃЌАзЩжЃЌ
ЕЄВЮЃЌВдЪѕЃЌмђмпЃЌДЈмКЃЌГТЦЄЃЌМІбЊЬйЃЌшлшНЃЌКёЦгЃЌЖРЛюЃЌФОЯуЃЛЂкЮТбєвцЦјЗНЃКжївЉгаИНзгЃЌШтЙ№ЃЌЕГВЮЃЌнЫЫПзгЃЌЩНнЧШтЃЌЬЋзгВЮЃЌжЫИЪВнЃЌЕБЙщЃЌДЈмКЃЌКьЛЈЃЌЛГЩНвЉЃЌаўВЮЃЌКьЛЈЃЌЬвШЪЃЌ
ЕЄВЮЃЌЩГВЮЃЌТѓЖЌЃЌДХЪЏгЂЃЌАзЩжЃЌЯуИНЃЌИЩНЊЃЌЮхЮЖзгЃЌЯИаСЃЌЛЦмЮЁЃ
СйДВВЛЩйБЈЕРШЯЮЊЃЌWGдкгІгУЦЄжЪРрЙЬДММЄЫиКЭ(Лђ)УтвпвжжЦМСЕФЭЌЪБЃЌБцжЄМггУжавЉжЮСЦСЦаЇЯджјЬсИпЁЃ
3.ЛЄРэ
(1)ЛЄРэЮЪЬтЃК
ЂйЬлЭДЁЂИаШОЁЃ
ЂкблВПЫ№КІЁЃ
ЂлЦфЫћЯЕЭГЫ№КІЁЃ
(2)ЛЄРэФПБъЃК
ЂйМѕЧсЬлЭДЁЂПижЦИаШОЁЃ
ЂкЗРжЙМАМѕЧсблВПВЛЪЪЁЃ
ЂлМгЧПгЊбјЁЂдіЧПЬхжЪЁЃ
ЂмдЄЗРЦфЫћЯЕЭГЫ№КІЁЃ
(3)ЛЄРэДыЪЉЃК
ЂйИјгшжЇГжСЦЗЈЃЌМгЧПгЊбјЃЌЪфбЊЃЌдіЧПЬхжЪЃЌПижЦИаШОЁЃ
ЂкИљОнИаШОЧщПіЃЌВЩгУВЛЭЌЕФПЙЩњЫиЃЌвдПижЦИаШОЁЃЪмЫ№ВПЮЛПЩгУРэСЦЗНЗЈШчОжВПШШЗѓЁЂГЌЖЬВЈЁЂКьЭтЯпЕШДйЪЙбзжЂЯћЭЫЃЌИФЩЦжЂзДЁЃЛКНтБЧёМбзжЂзДЃЌПЩгУЭЗЕЭЬхЮЛв§СїЗЈЃЌДйНјЗжУкЮяв§СїЃЌПижЦИаШОЁЃЦфЗНЗЈЃКЯШгУ1%ТщЛЦЫиЩњРэбЮЫЎЕЮШыБЧФкЃЌЪЙЦф№ЄФЄЪеЫѕЃЌёМПкЭЈГЉЃЌвдРћв§СїЃЛВЁШЫШЁзјЮЛЃЌЯТжЋЗжПЊЃЌЩЯЩэЯТИЉЃЌЭЗДЙНќЯЅЃЌБугкёМФкХЇвКХХШыБЧЧЛЁЃ
ЂлЖЈЦкМьВщЪгСІЃЌСЫНтЖдблВПРлМАЧщПіЁЃзЂвтблВПЧхНрЃЌМАЪБЧхГ§ФкэіЗжУкЮяЁЃблЧђЭЛГіепЃЌгІзЂвтБмУтНЧФЄИЩдяЁЂЪмЫ№КЭИаШОЁЃЪвЭтЛюЖЏашДїЗРЛЄблОЕЃЌБмУтЗчЩГДЬМЄЁЃОГЃГхЯДНсФЄФвКЭЕЮблвЉЫЎЃЌЫЏЧАгІЭПблИрЁЂДјблежЗРЛЄЁЃ
ЂмзіКУСйДВЙлВьЃЌЗРжЙЦфЫћЯЕЭГЗЂЩњЫ№КІЁЃ
 дЄЗР
дЄЗР
дЄЗРЃК
1.вЛМЖдЄЗР
(1)МгЧПгЊбјЃЌдіЧПЬхжЪЁЃ
(2)дЄЗРКЭПижЦИаШОЃЌЬсИпздЩэУтвпЙІФмЁЃ
(3)БмУтЗчКЎЪЊЃЌБмУтЙ§РлЃЌМЩбЬОЦЃЌМЩГдаСРБЪГЮяЁЃ
(4)ЪвЭтЛюЖЏЪББЃЛЄблгУблежЗРЛЄМАБЧВПЕФБЃЛЄЁЃ
2.ЖўМЖдЄЗР дчЦкеяЖЯЃЌСЫНтблЁЂБЧИаШОЧщПіЃЌзіКУСйДВЙлВьЃЌдчЦкЗЂЯжИїИіЯЕЭГЕФЫ№КІЃЌдчЦкжЮСЦЃЌжївЊПижЦблЁЂБЧЕФИаШОЁЃ
3.Ш§МЖдЄЗР зЂвтЗЮЁЂЩіЁЂаФМАЦЄЗєВЁБфЃЌВЂзЂвтМЬЗЂадН№ЛЦЩЋ
ЦЯЬбЧђОњИаШОЕФЗЂЩњЁЃДЫЭтЃЌЩёОЯЕЭГЁЂЯћЛЏЯЕЭГврПЩФмБЛРлМАЃЌгІгУжавЉПЩгаЕїНкУтвпЃЌЧхШШНтЖОЃЌЛюбЊЛЏ№іЕФЙІаЇЁЃ



 СїааВЁбЇ
СїааВЁбЇ
 ВЁвђ
ВЁвђ
 ЗЂВЁЛњжЦ
ЗЂВЁЛњжЦ
 СйДВБэЯж
СйДВБэЯж
 ВЂЗЂжЂ
ВЂЗЂжЂ
 ЪЕбщЪвМьВщ
ЪЕбщЪвМьВщ
 ЦфЫћИЈжњМьВщ
ЦфЫћИЈжњМьВщ
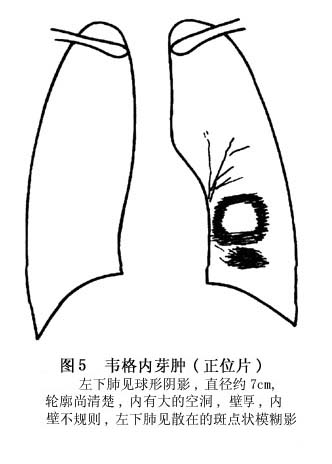
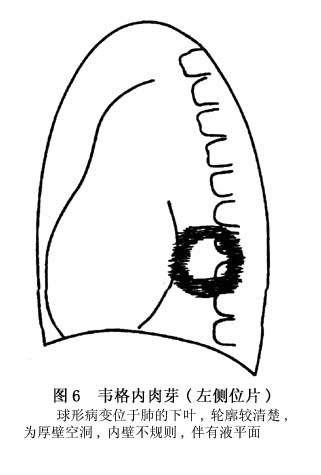
 еяЖЯ
еяЖЯ

 МјБ№еяЖЯ
МјБ№еяЖЯ
 жЮСЦ
жЮСЦ
 дЄКѓ
дЄКѓ
 дЄЗР
дЄЗР